Το χονδροσάρκωμα είναι ένας κακοήθης (καρκινικός) όγκος των οστών που αποτελείται από κύτταρα που παράγουν χόνδρο. Ο χόνδρος είναι ο σφικτός, λείος ιστός που καλύπτει τα άκρα των οστών για να δώσει κίνηση στις αρθρώσεις μας. Ο χόνδρος βρίσκεται επίσης σε λιγότερο κινητές αρθρώσεις όπως τα πλευρά, η σπονδυλική στήλη και η λεκάνη, ή σε δομές όπως η μύτη και τα αυτιά.
Τα χονδροσαρκώματα μπορούν να αναπτυχθούν σε οποιοδήποτε οστό του σώματος – αν και βρίσκονται συχνότερα στη λεκάνη, τα πλευρά, τα χέρια ή τα πόδια.
Ο πιο συνηθισμένος όγκος χόνδρου των οστών, το εγχόνδρωμα, είναι καλοήθης (μη καρκινικός). Συνήθως βρίσκεται κοντά στην έκφυση του οστού κοντά σε μια άρθρωση (τη μετάφυση). Οι μη καρκινικοί όγκοι χόνδρου είναι συνήθως ασυμπτωματικοί (δεν προκαλούν συμπτώματα) και διαγιγνώσκονται και αντιμετωπίζονται διαφορετικά από τα χονδροσαρκώματα.
Περιγραφή
Ενώ τα χονδροσαρκώματα είναι σπάνια, με λιγότερες από 2.000 νέες περιπτώσεις να διαγιγνώσκονται στις ΗΠΑ κάθε χρόνο, αποτελούν τον πιο συχνό πρωτοπαθή καρκίνο των οστών σε ενήλικες. Συνήθως εμφανίζονται σε άτομα άνω των 40 ετών και μπορεί να είναι δύσκολο να διαγνωστούν επειδή τα κύτταρα του χόνδρου συνήθως αναπτύσσονται αργά.
Τύποι χονδροσαρκωμάτων
Υπάρχουν διάφοροι τύποι χονδροσαρκωμάτων.
Συμβατικό (Πρωτοπαθές) Χονδροσάρκωμα . Αυτός είναι ο πιο συνηθισμένος τύπος, που ευθύνεται για την πλειονότητα των διαγνώσεων χονδροσαρκώματος.
Τα χονδροσαρκώματα υψηλού βαθμού (βαθμού II ή III) είναι πιο συχνά στους άνδρες κατά την έκτη έως όγδοη δεκαετία της ζωής. Αυτές οι καρκινικές αλλοιώσεις εντοπίζονται γενικά στα μακρά οστά ή στη λεκάνη. Οι πιο συχνές εντοπίσεις είναι η λεκάνη, το εγγύς μηριαίο οστό (άνω μέρος του μηριαίου οστού που συνδέεται με το ισχίο), οι πλευρές, το βραχιόνιο οστό, η κνήμη και η ωμοπλάτη.
Υπάρχουν επίσης μερικοί πιο επιθετικοί υποτύποι:
- Αποδιαφοροποιημένο χονδροσάρκωμα . Το αποδιαφοροποιημένο χονδροσάρκωμα είναι ο πιο επιθετικός τύπος χονδροσαρκώματος. Αντιπροσωπεύει περίπου το 10% των χονδροσαρκωμάτων. Η αποδιαφοροποίηση σημαίνει ότι τα καρκινικά κύτταρα του χόνδρου αποδιαφοροποιούνται (μεταλλάσσονται) σε άλλα καρκινικά κύτταρα, όπως οστεοσάρκωμα ή κύτταρα σαρκώματος.
- Μεσεγχυματικό χονδροσάρκωμα . Το μεσεγχυματικό χονδροσάρκωμα είναι σπάνιο (αντιπροσωπεύει λιγότερο από 1% των χονδροσαρκωμάτων) και μπορεί να αναπτυχθεί τόσο στα οστά όσο και στους μαλακούς ιστούς. Απαντάται συχνότερα σε ενήλικες κατά την τρίτη δεκαετία της ζωής τους. Οι πιο συχνές εντοπίσεις είναι η γνάθος, η λεκάνη, η σπονδυλική στήλη και η ωμοπλάτη.
- Χονδροσάρκωμα διαυγών κυττάρων . Το χονδροσάρκωμα διαυγών κυττάρων είναι ένας άλλος σπάνιος υποτύπος, που αντιπροσωπεύει λιγότερο από το 5% όλων των χονδροσαρκωμάτων. Βρίσκεται συχνότερα στο άκρο του οστού, συνήθως στο πάνω μέρος του ισχίου σε νεότερους ασθενείς (20 έως 40 ετών). Ορισμένοι ογκολόγοι πιστεύουν ότι το χονδροσάρκωμα διαυγών κυττάρων είναι το καρκινικό αντίστοιχο του χονδροβλαστώματος .
Δευτερογενή χονδροσαρκώματα . Ορισμένα χονδροσαρκώματα αναπτύσσονται από καλοήθεις (μη καρκινικούς) όγκους των οστών, όπως ένα εγχόνδρωμα ή ένα οστεοχόνδρωμα. Αυτά είναι γνωστά ως δευτερογενή χονδροσαρκώματα. Ωστόσο, αυτό εμφανίζεται σε λιγότερο από 1% των μονήρων εγχόνδρων και οστεοχονδρωμάτων.
Οι ασθενείς με δευτεροπαθή χονδροσαρκώματα έχουν καλύτερη πρόγνωση από τους ασθενείς με άλλα χονδροσαρκώματα. Γενικά, αυτά τα χονδροσαρκώματα είναι χαμηλού βαθμού, βραδείας ανάπτυξης αλλοιώσεις που έχουν χαμηλή πιθανότητα μετάστασης (εξάπλωσης πέρα από την αρχική εστία).
Αιτία
Για τις περισσότερες περιπτώσεις πρωτοπαθούς χονδροσαρκώματος, δεν υπάρχει γνωστή αιτία ή παράγοντας κινδύνου.
Ένα μικρό υποσύνολο ασθενών έχει υψηλότερο κίνδυνο εμφάνισης δευτεροπαθούς χονδροσαρκώματος λόγω άλλης ασθένειας:
- Πολλαπλή κληρονομική εξόστωση
- Νόσος Όλιερ
- Σύνδρομο Maffucci
Συμπτώματα
Τα σημεία και τα συμπτώματα των χόνδρινων βλαβών ποικίλλουν ανάλογα με την τοποθεσία και τον τύπο της βλάβης.
Κακοήθεις αλλοιώσεις
Οι ασθενείς με κακοήθη χονδροσαρκώματα έχουν συνήθως φυσιολογικές αιματολογικές εξετάσεις και άλλες εργαστηριακές εξετάσεις. Τα συνήθη συμπτώματα περιλαμβάνουν:
- Ιστορικό προοδευτικού πόνου (πόνος που σταδιακά επιδεινώνεται με την πάροδο του χρόνου).
- Πόνος που είναι συνεχής, δεν ανακουφίζεται με την ανάπαυση και συχνά επιδεινώνεται τη νύχτα (συχνά επηρεάζει τον ύπνο).
- Μερικές φορές, μια μάζα που μεγαλώνει με την πάροδο του χρόνου.
- Πιθανώς, πρήξιμο του προσβεβλημένου άκρου.
- Οι βλάβες στα χέρια ή τα πόδια μπορούν να προκαλέσουν πόνο, αδυναμία και αναπηρία στο άκρο. Το εύρος κίνησης της άρθρωσης κοντά στη βλάβη μπορεί να είναι περιορισμένο και μπορεί να υπάρχει ατροφία (ατροφία ή συρρίκνωση) του άκρου.
Καλοήθεις (Μη Καρκινικές) Βλάβες
Οι καλοήθεις βλάβες του χόνδρου (εγχονδρώματα) των μακρών οστών είναι συνήθως:
- Ασυμπτωματικό (δεν προκαλεί συμπτώματα).
- Δεν είναι επώδυνο. Όταν υπάρχει πόνος, συνήθως προκαλείται από τραυματισμούς σε άλλες δομές κοντά στη βλάβη (π.χ., τένοντες ή μύες) ή αρθρίτιδα στην κοντινή άρθρωση. Αυτό είναι ιδιαίτερα συχνό στα εγχονδρώματα του εγγύς βραχιονίου (ώμου), στα οποία η αιτία του πόνου του ασθενούς είναι η βλάβη του στροφικού πετάλου και όχι ο όγκος των οστών.
- Εντοπίζεται τυχαία όταν ένα άτομο κάνει ακτινογραφία για τραυματισμό. Εκτός από την απεικόνιση του τραυματισμού, η ακτινογραφία αποκαλύπτει έναν όγκο.
Τα εγχονδρώματα που αφορούν τα κοντά σωληνοειδή οστά του χεριού συχνά σχετίζονται με παθολογικά κατάγματα. Τα παθολογικά κατάγματα είναι κατάγματα που εμφανίζονται με ελάχιστο τραύμα επειδή το οστό εξασθενεί από μια υποκείμενη πάθηση (όπως οστεοπόρωση ή καρκίνο). Αυτό παρατηρείται συχνότερα σε γυναίκες από την τέταρτη έως την όγδοη δεκαετία της ζωής.
Εξέταση γιατρού
Το πρώτο βήμα για τη σωστή διάγνωση είναι να επισκεφθείτε τον γιατρό σας. Εάν υπάρχει υποψία χονδροσαρκώματος, συνιστάται να λάβετε παραπομπή από τον γιατρό πρωτοβάθμιας περίθαλψης ή τον οικογενειακό σας γιατρό για να δείτε έναν ορθοπαιδικό ογκολόγο.
Ιατρικό Ιστορικό και Φυσική Εξέταση
Ο γιατρός σας θα ξεκινήσει με:
- Λήψη λεπτομερούς ιατρικού ιστορικού για να μάθετε περισσότερα για τα συμπτώματά σας. Να είστε έτοιμοι να συζητήσετε τα ιατρικά σας προβλήματα, το χειρουργικό ιστορικό, τα φάρμακα και το οικογενειακό ιστορικό καρκίνου.
- Κάνοντας ερωτήσεις σχετικά με τη φύση και την εντόπιση του πόνου σας, προηγούμενους τραυματισμούς σε αυτήν την συγκεκριμένη περιοχή, αλλαγές στην εμφάνιση του οστού, εάν ανακαλύψατε μια σφιχτή μάζα στο οστό και τυχόν παράγοντες που βελτιώνουν ή επιδεινώνουν τα συμπτώματα (π.χ., ο πόνος εμφανίζεται κατά τη διάρκεια της δραστηριότητας και υποχωρεί με την ανάπαυση).
- Διεξαγωγή φυσικής εξέτασης για καλύτερη κατανόηση του τι συμβαίνει στο σώμα σας.
Απεικονιστικές εξετάσεις
Ο γιατρός σας θα παραγγείλει στη συνέχεια απεικονιστικές εξετάσεις, ξεκινώντας συνήθως με ακτινογραφίες. Μερικές φορές, θα παραγγείλει επίσης μαγνητική τομογραφία (MRI) ή/και αξονική τομογραφία (CT).
Ακτινογραφίες . Οι βλάβες του χόνδρου μπορούν συχνά να αναγνωριστούν από την ακτινογραφική τους εμφάνιση (πώς φαίνονται σε μια ακτινογραφία).
Στην ακτινογραφία:
- Τα εγχονδρώματα έχουν την κλασική εμφάνιση λευκών ασβεστώσεων τύπου «ποπ κορν» χωρίς επιθετικά χαρακτηριστικά που θα μπορούσαν να αλλάξουν ή να βλάψουν το περιβάλλον οστό.
- Τα χονδροσαρκώματα έχουν πιο επιθετική ακτινογραφική εικόνα. Η ακτινογραφία θα δείξει καταστροφή του οστού, μια μεγάλη μάζα μαλακών ιστών και πιθανώς ένα κάταγμα.
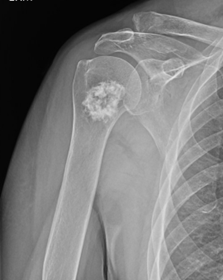
Καλοήθης όγκος χόνδρου με μεγαλύτερη συνάφεια με εγχόνδρωμα.
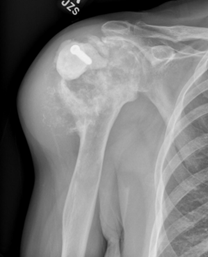
Επιθετικός όγκος χόνδρου με οστική καταστροφή και μάζα μαλακών ιστών, που συνάδει περισσότερο με χονδροσάρκωμα.
Προηγμένη απεικόνιση
Πρόσθετες απεικονιστικές εξετάσεις είναι συχνά χρήσιμες στη διάγνωση και τη σταδιοποίηση καρκινικών βλαβών του χόνδρου.
Μαγνητική τομογραφία (MRI). Η μαγνητική τομογραφία είναι χρήσιμη για τον προσδιορισμό του μεγέθους του όγκου εντός της οστικής κοιλότητας (μυελική κοιλότητα). Πιστεύεται ότι όταν ένα μεγαλύτερο ποσοστό του όγκου βρίσκεται εντός της οστικής κοιλότητας, ο όγκος είναι πιο πιθανό να είναι καρκινικός. Η μαγνητική τομογραφία θα δείξει επίσης το μέγεθος, τα όρια και την ακριβή θέση της μάζας των μαλακών ιστών.
Αξονική τομογραφία (CT) . Οι αξονικές τομογραφίες μπορούν να χρησιμοποιηθούν για την περαιτέρω αξιολόγηση της δομής της μάζας και την απεικόνιση του προτύπου και της έκτασης του καρκίνου των οστών.
Σταδιοποίηση
Αφού τεθεί η διάγνωση του χονδροσαρκώματος, συνιστάται η πλήρης σταδιοποίηση. Η πλήρης σταδιοποίηση σημαίνει ότι:
- Αξονική τομογραφία θώρακος – Οι πνεύμονες είναι η πιο συνηθισμένη θέση μετάστασης (εξάπλωσης σε άλλη θέση του σώματος) του χονδροσαρκώματος.
- Μια ολόσωμη τομογραφία εκπομπής ποζιτρονίων-αξονική τομογραφία (PET CT scan) ή σάρωση οστών. Και οι δύο αυτές σαρώσεις μπορούν να χρησιμοποιηθούν για την αναζήτηση μετάστασης (εξάπλωση του καρκίνου) σε άλλες περιοχές του σώματος.
Βιοψία
- Η βιοψία δεν συνιστάται για βλάβες χόνδρου όπου οι ακτινογραφίες έχουν καλοήθη εμφάνιση και ο ασθενής δεν έχει συμπτώματα (όπως με τα εγχονδρώματα ή τους άτυπους χόνδρινους όγκους).
- Η βιοψία μπορεί να συστηθεί για ύποπτο χονδροσάρκωμα. Μπορεί να πραγματοποιηθεί ως ανοιχτή βιοψία (από χειρουργό) ή ως βιοψία με βελόνα πυρήνα (που πραγματοποιείται από χειρουργό ή επεμβατικό ακτινολόγο). Η βιοψία με βελόνα πυρήνα είναι μια εξαιρετική επιλογή όταν ο γιατρός θέλει να επιβεβαιώσει τα ευρήματα των ακτίνων Χ και της κλινικής εξέτασης. Πραγματοποιείται με τη βοήθεια απεικόνισης σε πραγματικό χρόνο, όπως η ακτινοσκόπηση ή η αξονική τομογραφία. Περιστασιακά, μπορεί να είναι δύσκολο να τεθεί η διάγνωση ενός όγκου χόνδρου ακόμη και με βιοψία. Μερικές φορές, ο τελικός βαθμός ή ο υπότυπος του όγκου δεν μπορεί να προσδιοριστεί μέχρι να αφαιρεθεί χειρουργικά ο όγκος.
Η απόφαση για τη διενέργεια βιοψίας και η τεχνική που θα χρησιμοποιηθεί θα πρέπει να λαμβάνεται από έμπειρο ορθοπαιδικό ογκολόγο, ο οποίος λαμβάνει υπόψη το ιστορικό του ασθενούς, την κλινική εξέταση και τα αποτελέσματα των ακτινογραφιών.
Θεραπεία
Η θεραπεία του χονδροσαρκώματος εξαρτάται από πολλούς παράγοντες, όπως:
- Η ηλικία του ασθενούς
- Η συνολική υγεία του ασθενούς
- Η παρουσία άλλων ιατρικών παθήσεων
- Η θέση του όγκου
- Εάν ο καρκίνος έχει κάνει μετάσταση (εξαπλωθεί)
- Ο συγκεκριμένος υποτύπος του χονδροσαρκώματος
Αν και η θεραπεία είναι εξατομικευμένη, τα περισσότερα χονδροσαρκώματα αντιμετωπίζονται μόνο με χειρουργική επέμβαση.
Ο στόχος της χειρουργικής επέμβασης είναι μια ευρεία χειρουργική εκτομή για την αφαίρεση όλου του καρκίνου. Αυτό σημαίνει ότι ο ορθοπαιδικός χειρουργός σας θα αφαιρέσει όλο το οστό με τον καρκίνο μαζί με ένα περιθώριο υγιούς ιστού γύρω από τον όγκο, για να διασφαλίσει ότι είναι σε θέση να απομακρύνει όλα τα καρκινικά κύτταρα από το σώμα σας.
Λόγω της σχετικά αργής ανάπτυξης των χόνδρινων κυττάρων, η χημειοθεραπεία ή η ακτινοθεραπεία δεν έχουν αποδειχθεί ωφέλιμες για τα περισσότερα χονδροσαρκώματα.
- Η χημειοθεραπεία μπορεί να χρησιμοποιηθεί για τη θεραπεία ορισμένων υποτύπων, όπως τα μεσεγχυματικά και τα αποδιαφοροποιημένα χονδροσαρκώματα.
- Η ακτινοθεραπεία μπορεί να συνιστάται όταν ένας όγκος δεν μπορεί να αφαιρεθεί χειρουργικά ή για μεταστατική νόσο. Η ακτινοθεραπεία θα πρέπει επίσης να λαμβάνεται υπόψη εάν υπάρχουν θετικά περιθώρια κατά τη στιγμή της χειρουργικής επέμβασης, πράγμα που σημαίνει ότι μικροσκοπικά καρκινικά κύτταρα μπορεί να έχουν απομείνει στο σώμα όταν αφαιρέθηκε ο όγκος.
Ακολουθεί μια σύνοψη του τρόπου με τον οποίο αντιμετωπίζεται συνήθως κάθε υποτύπος.
Συμβατικό, υψηλού βαθμού χονδροσάρκωμα
Οι ασθενείς με πολλαπλή κληρονομική εξόστωση (MHE) ή πολλαπλά εγχονδρώματα (νόσος Ollier ή σύνδρομο Maffucci) έχουν υψηλότερο κίνδυνο ανάπτυξης δευτεροπαθούς χονδροσαρκώματος.
- Περίπου το 10% των ασθενών με MHE και το 25% των ασθενών με νόσο Ollier θα αναπτύξουν δευτεροπαθές χονδροσάρκωμα.
- Οι ασθενείς με σύνδρομο Maffucci έχουν έως και 100% κίνδυνο να αναπτύξουν κακοήθεια (χονδροσάρκωμα ή καρκίνωμα) κάποια στιγμή στη ζωή τους.
Αυτοί οι ασθενείς θα πρέπει να παρακολουθούνται με την πάροδο του χρόνου με μια σειρά ακτινογραφιών.
Χονδροσάρκωμα Διαυγών Κυττάρων
Το διαυγοκυτταρικό χονδροσάρκωμα αντιμετωπίζεται με ευρεία τοπική εκτομή (χειρουργική αφαίρεση).
Η πρόγνωση σε ασθενείς με διαυγοκυτταρικό χονδροσάρκωμα τείνει να είναι καλύτερη από ό,τι σε ασθενείς με άλλα χονδροσαρκώματα. Αυτές οι βλάβες μπορούν να κάνουν μετάσταση στον πνεύμονα αργότερα. Συνεπώς, απαιτείται μακροχρόνια παρακολούθηση για ασθενείς με μετάσταση στους πνεύμονες.
Μεσεγχυματικό χονδροσάρκωμα
Αυτός ο υποτύπος χονδροσαρκώματος συνήθως αντιμετωπίζεται με χημειοθεραπεία, εκτός από χειρουργική επέμβαση (εκτομή ή αφαίρεση του όγκου). Περιστασιακά, μπορεί να συνιστάται ακτινοβολία.
Με το μεσεγχυματικό χονδροσάρκωμα, υπάρχει υψηλή πιθανότητα μεταστάσεων στον πνεύμονα, στους λεμφαδένες (σε αντίθεση με το συμβατικό χονδροσάρκωμα) και σε άλλες οστικές δομές.
Αποδιαφοροποιημένο Χονδροσάρκωμα
Το θεραπευτικό σχήμα για το αποδιαφοροποιημένο χονδροσάρκωμα είναι παρόμοιο με τη θεραπεία για το υψηλού βαθμού οστεοσάρκωμα – χημειοθεραπεία και χειρουργική εκτομή.
Περιστασιακά, μπορεί να συνιστάται ακτινοβολία.
Ενδιάμεσες Βλάβες (Άτυποι Χόνδρινοι Όγκοι)
Ένας άτυπος χόνδρινος όγκος (ACT) προηγουμένως ταξινομούνταν ως χονδροσάρκωμα χαμηλού βαθμού (χονδροσάρκωμα βαθμού Ι).
Ωστόσο, μετά από δεκαετίες μελέτης ασθενών με χαμηλού βαθμού χονδροσαρκώματα στα χέρια και τα πόδια, οι γιατροί αναγνώρισαν ότι αυτοί οι όγκοι δεν απαιτούσαν ποτέ κάτι περισσότερο από μια μικρή χειρουργική επέμβαση και δεν εξαπλώνονταν σε άλλα σημεία του σώματος (καμία μετάσταση). Συνεπώς, αυτοί οι όγκοι αναταξινομήθηκαν ως ACTs.
Ένας όγκος ACT μπορεί να αντιμετωπιστεί με απόξεση (ξύσιμο του όγκου), χωρίς να χρειάζονται πρόσθετες θεραπείες.
Χειρουργική επέμβαση
Ο κύριος στόχος της χειρουργικής επέμβασης για τον όγκο είναι η πλήρης αφαίρεση του όγκου και η αποτροπή της επανεμφάνισής του. Ο δευτερεύων στόχος είναι η ανακατασκευή του άκρου ώστε να προσφέρει στον ασθενή την καλύτερη δυνατή λειτουργία. Τις περισσότερες φορές, η χειρουργική επέμβαση διάσωσης άκρου είναι δυνατή, αν και περιστασιακά, ο ακρωτηριασμός είναι η καλύτερη επιλογή.
Η χειρουργική επέμβαση σαρκώματος απαιτεί από τους χειρουργούς να αφαιρέσουν όλο το οστό που έχει προσβληθεί από τον όγκο και ένα περιθώριο (όριο) υγιούς ιστού γύρω από τον όγκο. Στη συνέχεια, οι ορθοπεδικοί χειρουργοί μπορούν να ανακατασκευάσουν το οστό, την άρθρωση ή την περιοχή των μαλακών ιστών.
Συνήθως, υπάρχουν αρκετές επιλογές για την αποκατάσταση που μπορεί να χρησιμοποιούν οστικά μοσχεύματα, τεχνητές αρθρώσεις ή συνδυασμό και των δύο. Στόχος είναι η αποκατάσταση του μέρους του σώματος, ώστε ο ασθενής να μπορεί να συμμετέχει στις καθημερινές του δραστηριότητες.
Μπορείτε να σκεφτείτε επιλογές ανακατασκευής χρησιμοποιώντας τις ακόλουθες κατηγορίες:
- Αρθροπλαστική — αντικαταστάσεις μεγάλων αρθρώσεων με μεταλλικά μέρη που αντικαθιστούν τα κατεστραμμένα φυσικά μέρη
- Αλλομόσχευμα — χρήση οστού πτώματος για την ανακατασκευή του οστού που αφαιρέθηκε
- Αυτομόσχευμα — χρήση του ίδιου του ασθενούς, όπως μια περόνη, για την ανακατασκευή του αφαιρεθέντος οστού
- Σύνθετο προσθετικό αλλομοσχεύματος (APC) — ένας συνδυασμός οστού πτώματος και αντικατάστασης άρθρωσης
- Ακρωτηριασμός (συμπεριλαμβανομένης της περιστροφικής πλαστικής)
Το πόσο λειτουργικότητα μπορεί να αποκατασταθεί από την επανορθωτική χειρουργική επέμβαση εξαρτάται από το πόσο μυϊκός και αρθρικός ιστός μπορεί να διατηρηθεί (να σωθεί) ενώ παράλληλα θα αφαιρεθεί ολόκληρος ο όγκος. Ο πρωταρχικός στόχος του χειρουργού είναι πάντα να βοηθήσει τον ασθενή να απαλλαγεί από τον καρκίνο και να μειώσει την πιθανότητα υποτροπής του όγκου.
Αποθεραπεία
Η ανάρρωση μετά από χειρουργική επέμβαση διάσωσης άκρου απαιτεί πολλή φυσικοθεραπεία, αποκατάσταση και παρακολούθηση. Οι ασθενείς χρειάζονται ενθάρρυνση και υποστήριξη από την οικογένεια και τους φίλους τους κατά τη διάρκεια αυτής της περιόδου. Η συμμετοχή στην αποκατάσταση μπορεί να είναι δύσκολη λόγω μειωμένου επιπέδου ενέργειας και έλλειψης κινήτρου για άσκηση μετά από μια μεγάλη χειρουργική επέμβαση.
Το σχέδιο αποκατάστασης θα διαφέρει ανάλογα με τον τύπο της χειρουργικής επέμβασης που πραγματοποιήθηκε.
Οι περισσότεροι ασθενείς παρατηρούν βελτίωση στη δύναμη, τη λειτουργικότητα και την κινητικότητα εντός 1 έως 2 ετών μετά την επέμβαση. Μετά από 2 χρόνια, δεν θα υπάρξει μεγάλη, αν όχι καθόλου, περαιτέρω βελτίωση.
Παρακολούθηση
Θα χρειαστούν τακτικές επισκέψεις παρακολούθησης μετά τη θεραπεία για χονδροσάρκωμα για την παρακολούθηση της συνολικής σας κατάστασης και τον έλεγχο για επιπλοκές από τη θεραπεία και την υποτροπή ή εξάπλωση του καρκίνου.
Αυτές οι επισκέψεις θα περιλαμβάνουν τακτικές απεικονιστικές εξετάσεις (όπως ακτινογραφίες, αξονικές τομογραφίες ή/και μαγνητικές τομογραφίες) και κλινικές εξετάσεις. Ο γιατρός σας μπορεί επίσης να ζητήσει εξετάσεις αίματος.
Αποτελέσματα
Η πρόγνωση του ασθενούς μετά τη θεραπεία θα εξαρτηθεί από πολλούς παράγοντες, όπως:
- Ηλικία
- Συνολική υγεία
- Η παρουσία άλλων ιατρικών παθήσεων
- Το στάδιο και ο βαθμός του όγκου
- Εάν ο καρκίνος έχει κάνει μετάσταση (έχει εξαπλωθεί σε άλλες περιοχές)
- Ο συγκεκριμένος υποτύπος οστεοσαρκώματος
- Απόκριση στη χημειοθεραπεία
Στις περισσότερες περιπτώσεις, ο βαθμός κακοήθειας του όγκου είναι ο καλύτερος προγνωστικός παράγοντας για την πορεία του ασθενούς μετά τη θεραπεία. Κατά την αφαίρεση του όγκου, ο παθολογοανατόμος θα τον εξετάσει στο μικροσκόπιο για να προσδιορίσει τον τελικό βαθμό και τον υποτύπο. Γενικά, όσο χαμηλότερος είναι ο βαθμός κακοήθειας, τόσο καλύτερη είναι η πρόγνωση.
Η θεραπεία είναι επιτυχής για πολλούς ασθενείς με χονδροσάρκωμα. Ωστόσο, επειδή κάθε περίπτωση είναι μοναδική, είναι καλύτερο να μιλήσετε με την ομάδα θεραπείας σας σχετικά με την συγκεκριμένη πρόγνωση για τον καρκίνο σας.
Έρευνα στον ορίζοντα
Ενώ η πλήρης χειρουργική εκτομή είναι σήμερα ο καλύτερος τρόπος για τη θεραπεία του χονδροσαρκώματος, υπάρχουν νέες εξελίξεις για στοχευμένη θεραπεία.
Επιστήμονες που μελετούν το γενετικό προφίλ του χονδροσαρκώματος έχουν βρει κοινές μεταλλάξεις στα γονίδια της ισοκιτρικής αφυδρογονάσης (IDH 1 ή IDH 2). Νέα φάρμακα που ονομάζονται αναστολείς IDH έχουν δείξει πολλά υποσχόμενα αποτελέσματα στη θεραπεία του χονδροσαρκώματος που έχει μετάλλαξη IDH. Παραδείγματα αυτών των φαρμάκων περιλαμβάνουν την ιβοσιδενίμπη και την ενασιντενίμπη.