Η κοτυλομηριαία πρόσκρουση (FAI: FemoroAcetabular Impingement) είναι μια κατάσταση στην οποία επιπλέον οστό αναπτύσσεται κατά μήκος ενός ή και των δύο οστών που σχηματίζουν την άρθρωση του ισχίου – δίνοντας στα οστά ακανόνιστο σχήμα. Επειδή δεν ταιριάζουν τέλεια μεταξύ τους, τα οστά τρίβονται μεταξύ τους κατά τη διάρκεια της κίνησης. Με την πάροδο του χρόνου, αυτή η τριβή μπορεί να βλάψει την άρθρωση, προκαλώντας πόνο και περιοριστική δραστηριότητα.
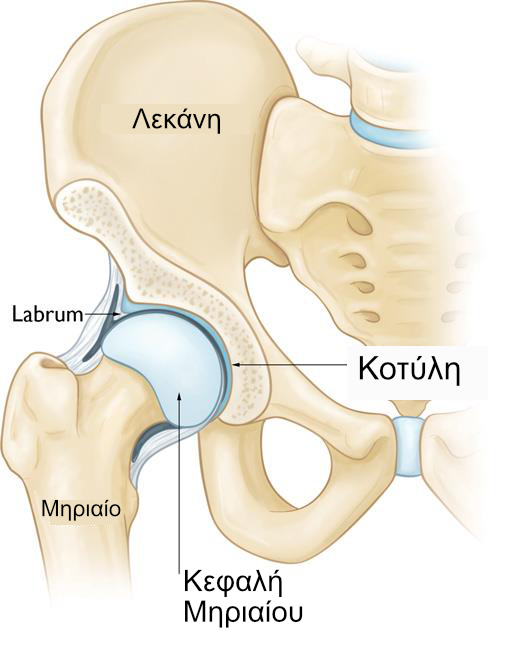
Ανατομία
Το ισχίο είναι ένας σύνδεσμος με σφαιρική κεφαλή και υποδοχή. Η υποδοχή σχηματίζεται από την κοτύλη, η οποία είναι μέρος του μεγάλου οστού της λεκάνης. Η σφαιρική κεφαλή είναι η μηριαία κεφαλή, η οποία είναι το άνω άκρο του μηριαίου οστού (μηρός).
Ένας ολισθηρός ιστός που ονομάζεται αρθρικός χόνδρος καλύπτει την επιφάνεια της κεφαλής του μηριαίου και την υποδοχή. Δημιουργεί μια λεία επιφάνεια χαμηλής τριβής που βοηθά τα οστά να γλιστρούν εύκολα μεταξύ τους κατά τη διάρκεια της κίνησης.
Η κοτύλη δακτυλιοποιείται από ισχυρό ινώδη ιστό που ονομάζεται labrum. Το labrum σχηματίζει μια φλάντζα γύρω από την υποδοχή, δημιουργώντας μια στενή σφράγιση και βοηθά στην παροχή σταθερότητας στην άρθρωση.
Περιγραφή
Στην FAI, η υπερανάπτυξη των οστών – που ονομάζονται εξοστώσεις οστών – αναπτύσσονται γύρω από την μηριαία κεφαλή και / ή κατά μήκος της κοτύλης. Αυτό το επιπλέον οστό προκαλεί ανώμαλη επαφή μεταξύ των οστών του ισχίου και τους εμποδίζει να κινηθούν ομαλά κατά τη διάρκεια της δραστηριότητας. Με την πάροδο του χρόνου, αυτό μπορεί να οδηγήσει σε ρήξη του χόνδρου και στη διάσπαση του αρθρικού χόνδρου (οστεοαρθρίτιδα).
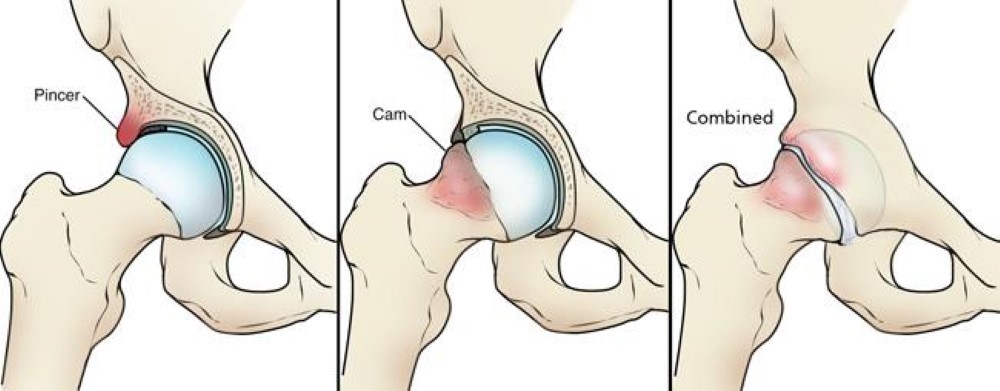
Τύποι FAI
Υπάρχουν τρεις τύποι FAI: pincer, cam και συνδυασμένη πρόσκρουση.
- Pincer. Η βλάβη εντοπίζεται στην κοτύλη
- Cam. Η βλάβη εντοπίζεται στην κεφαλή του μηριαίου
- Σε συνδυασμό. Η συνδυασμένη πρόσκρουση σημαίνει ότι υπάρχουν και οι δύο τύποι.
Αιτία
Η FAI εμφανίζεται επειδή τα οστά του ισχίου δεν σχηματίζονται κανονικά κατά τη διάρκεια της παιδικής ηλικίας. Πρόκειται για την παραμόρφωση ενός έκκεντρου οστού, ή μιας ανατομικής ανωμαλίας, που οδηγεί σε βλάβη της άρθρωσης και πόνο. Όταν τα οστά του ισχίου διαμορφώνονται ανώμαλα, υπάρχουν λίγα πράγματα που μπορούν να γίνουν για την πρόληψη της FAI.
Δεν είναι γνωστό πόσα άτομα έχουν FAI. Μερικοί άνθρωποι μπορεί να ζήσουν μακρά, ενεργή ζωή με FAI και να μην έχουν ποτέ προβλήματα. Όταν τα συμπτώματα αναπτύσσονται, ωστόσο, συνήθως υποδηλώνει ότι υπάρχει βλάβη στον χόνδρο και ότι η ασθένεια είναι πιθανό να προχωρήσει.
Επειδή οι αθλητικοί άνθρωποι μπορεί να λειτουργούν πιο έντονα στην άρθρωση του ισχίου, μπορεί να αρχίσουν να αισθάνονται πόνο νωρίτερα από εκείνους που είναι λιγότερο δραστήριοι. Ωστόσο, η άσκηση δεν προκαλεί FAI.
Συμπτώματα
Τα πιο συνηθισμένα συμπτώματα της FAI περιλαμβάνουν:
- Πόνος
- Ακαμψία
- Χωλότητα
Ο πόνος εμφανίζεται συχνά στην περιοχή της βουβωνικής χώρας, αν και μπορεί να εμφανιστεί και στην έξω πλευρά του ισχίου. Η περιστροφή, και το οκλαδόν κάθισμα μπορεί να προκαλέσουν έντονο πόνο. Μερικές φορές, ο πόνος είναι απλώς ένας βουβός πόνος.
Συμβουλές
Όταν εμφανιστούν πρώτα τα συμπτώματα, είναι χρήσιμο να προσπαθήσετε να εντοπίσετε μια δραστηριότητα ή κάτι που μπορεί να έχετε κάνει που θα μπορούσε να έχει προκαλέσει τον πόνο. Μερικές φορές, μπορείτε να τροποποιήσετε τις δραστηριότητές σας, να αφήσετε το ισχίο σας να ξεκουραστεί και να δείτε εάν ο πόνος θα ηρεμήσει. Τα αντιφλεγμονώδη φάρμακα, όπως η ιβουπροφαίνη και η ναπροξένη, μπορεί να βοηθήσουν.
Εάν τα συμπτώματά σας επιμείνουν, θα χρειαστεί να δείτε έναν γιατρό για να προσδιορίσει την ακριβή αιτία του πόνου σας και να παρέχει επιλογές θεραπείας.
Εξέταση γιατρού
Κατά τη διάρκεια του πρώτου ραντεβού σας, ο γιατρός σας θα συζητήσει τη γενική σας υγεία και τα συμπτώματα του ισχίου σας. Αυτός θα εξετάσει επίσης το ισχίο σας.
Δοκιμή πρόσκρουσης
Στο πλαίσιο της φυσικής εξέτασης, ο γιατρός σας πιθανότατα θα πραγματοποιήσει το τεστ προσβολής. Για αυτό το τεστ, ο γιατρός σας θα ανεβάσει το γόνατό σας προς το στήθος σας και μετά θα το περιστρέψει προς τα μέσα προς τον αντίθετο ώμο σας. Εάν αυτό δημιουργήσει τον πόνο του ισχίου σας, το αποτέλεσμα της εξέτασης είναι θετικό για προσβολή.

Απεικονιστικές εξατάσεις
Ο γιατρός σας μπορεί να παραγγείλει απεικονιστικές εξετάσεις για να σας βοηθήσει να προσδιορίσετε εάν έχετε FAI.
- Ακτινογραφίες. Αυτά παρέχουν καλές εικόνες των οστών και θα δείξουν εάν το ισχίο σας έχει τα ασυνήθιστα διαμορφωμένα οστά με FAI. Οι ακτινογραφίες μπορούν επίσης να δείξουν σημάδια αρθρίτιδας.
- Αξονική τομογραφία (CT). Πιο λεπτομερείς από μια απλή ακτινογραφία, οι αξονικές τομογραφίες βοηθούν το γιατρό σας να δει το ακριβές ανώμαλο σχήμα του ισχίου σας.
- Μαγνητική τομογραφία (MRI). Αυτές οι μελέτες μπορούν να δημιουργήσουν καλύτερες εικόνες μαλακού ιστού. Θα βοηθήσουν τον γιατρό σας να εντοπίσει βλάβες στο φλοιό και στον αρθρικό χόνδρο. Η έγχυση σκιαγραφικού στην άρθρωση κατά τη διάρκεια της μαγνητικής τομογραφίας μπορεί να κάνει τη βλάβη να εμφανίζεται πιο καθαρά.
- Τοπικό αναισθητικό. Ο γιατρός σας μπορεί επίσης να ενέσει ένα τοπικό αναισθητικό φάρμακο στην άρθρωση του ισχίου ως διαγνωστικό τεστ. Εάν το φάρμακο παρέχει προσωρινή ανακούφιση από τον πόνο, επιβεβαιώνει ότι το FAI είναι το πρόβλημα.
Θεραπεία
Μη χειρουργική θεραπεία
Η δραστηριότητα αλλάζει. Ο γιατρός σας μπορεί πρώτα να συστήσει απλά να αλλάξετε την καθημερινή σας ρουτίνα και να αποφύγετε δραστηριότητες που προκαλούν συμπτώματα.
Μη στεροειδή αντιφλεγμονώδη φάρμακα. Φάρμακα όπως η ιβουπροφαίνη μπορούν να χορηγηθούν για τη μείωση του πόνου και της φλεγμονής.
Φυσικοθεραπεία. Ειδικές ασκήσεις μπορούν να βελτιώσουν το εύρος κίνησης στο ισχίο σας και να ενισχύσουν τους μυς που υποστηρίζουν την άρθρωση. Αυτό μπορεί να ανακουφίσει λίγο τον πόνο του τραυματισμένου οστού ή του χόνδρου.
Χειρουργική θεραπεία
Εάν οι εξετάσεις δείχνουν βλάβη στις αρθρώσεις που προκαλείται από FAI και ο πόνος σας δεν ανακουφίζεται από μη χειρουργική θεραπεία, ο γιατρός σας μπορεί να συστήσει χειρουργική επέμβαση.
Αρθροσκόπηση
Πολλά προβλήματα FAI μπορούν να αντιμετωπιστούν με αρθροσκοπική χειρουργική επέμβαση. Οι αρθροσκοπικές διαδικασίες γίνονται με μικρές τομές και λεπτά όργανα. Ο χειρουργός χρησιμοποιεί μια μικρή κάμερα, που ονομάζεται αρθροσκόπιο, για να βλέπει μέσα στο ισχίο.

Κατά τη διάρκεια της αρθροσκόπησης, ο γιατρός σας μπορεί να επιδιορθώσει ή να καθαρίσει τυχόν βλάβες στις εξοστώσεις και στον αρθρικό χόνδρο. Μπορεί να διορθώσει το FAI κόβοντας την εξόστωση της κοτύλης και επίσης «ξυρίζοντας» την εξόστωση στο μηριαίο κεφάλι.

Ορισμένες σοβαρές περιπτώσεις μπορεί να απαιτούν ανοιχτή επέμβαση με μεγαλύτερη τομή για να επιτευχθεί αυτό.
Μακροπρόθεσμα αποτελέσματα
Η χειρουργική επέμβαση μπορεί να μειώσει επιτυχώς τα συμπτώματα που προκαλούνται από προσβολή. Η διόρθωση της πρόσκρουσης μπορεί να αποτρέψει μελλοντικές βλάβες στην άρθρωση του ισχίου. Ωστόσο, δεν μπορεί να διορθωθεί πλήρως η βλάβη με χειρουργική επέμβαση, ειδικά εάν η θεραπεία έχει διακοπεί και η ζημιά είναι σοβαρή. Είναι πιθανό να προκύψουν περισσότερα προβλήματα στο μέλλον.
Ενώ υπάρχει μια μικρή πιθανότητα η χειρουργική επέμβαση να μην βοηθήσει, αυτή τη στιγμή είναι ο καλύτερος τρόπος για τη θεραπεία της επώδυνης FAI.
Μελλοντικές εξελίξεις
Καθώς τα αποτελέσματα της χειρουργικής επέμβασης βελτιώνονται, οι γιατροί πιθανότατα θα προτείνουν προηγούμενη χειρουργική επέμβαση για FAI. Οι χειρουργικές τεχνικές συνεχίζουν να προχωρούν και στο μέλλον, οι υπολογιστές μπορούν να χρησιμοποιηθούν για να βοηθήσουν τον χειρουργό να διορθώσει και να αναμορφώσει το ισχίο.