Ο Βλαισός Μέγας Δάκτυλος είναι η επί τα εκτός παρεκτόπιση του μεγάλου δακτύλου στον Άκρο Πόδα. Είναι μια σύνθετη παραμόρφωση της πρώτης ακτίνας, που συνοδεύεται συνήθως από παραμορφώσεις και συμπτώματα στα υπόλοιπα δάκτυλα.
Παρ’ όλο που υπάρχει μια σαφής κληρονομική προδιάθεση, η παραμόρφωση θεωρείται επίκτητη και όχι συγγενής. Πολλές φορές είναι επώδυνη και συχνά συνοδεύεται από δυσχέρεια στη βάδιση και προβλήματα στην υπόδηση.
Αιτιολογία και Παθογένεια
Η ακριβής αιτιολογία του Βλαισού Μεγάλου Δακτύλου, παραμένει ακόμα ασαφής, όμως διάφοροι παράγοντες έχουν ενοχοποιηθεί για την ανάπτυξη και εξέλιξή της.
- Η κληρονομικότητα, αποτελεί σοβαρό προδιαθεσικό παράγοντα. Σε χειρουργημένους ασθενείς το 70% είχε θετικό οικογενειακό ιστορικό.
- Τα στενά, κομψά και ψηλοτάκουνα παπούτσια, ενοχοποιούνται σαν αιτία πρόκλησης και επιδείνωσης της παραμόρφωσης
- Η πλατυποδία και η υπερκινητικότητα του 1ου στοίχου του ποδιού, συνοδεύεται πολύ συχνά από Βλαισό Μέγα Δάκτυλο στους εφήβους.
- Η ραιβότητα του 1ου μεταταρσίου και το μεγάλο ή μικρό μήκος του 1ου στοίχου έχουν ενοχοποιηθεί
- Ρευματοειδή αρθρίτης. Η προσβολή των μεσοταρσίων αρθρώσεων καθώς και της υπαστραγαλικής, έχει ως αποτέλεσμα τη δημιουργία βλαισοποδίας σε συνδυασμό με βλαισότητα του μεγάλου δακτύλου.
- Νευρογενείς διαταραχές, όπως η εγκεφαλική παράλυση, η μυελοδυσπλασία ή οι όγκοι του νωτιαίου μυελού
- Διάφορες ανατομικές παραλλαγές του πρόσθιου ποδιού (σχήμα, προσανατολισμός αρθρώσεων)
Ταξινόμηση
Αδρά, θα μπορούσαμε να ταξινομήσουμε τον ΒΜΔ σε παιδιών και εφήβων, σε ενηλίκων και σε έδαφος ρευματοειδούς αρθρίτιδας.
Στα παιδιά η παραμόρφωση συνήθως δεν είναι πολύ μεγάλη και δεν υπάρχουν αρθριτικές αλλοιώσεις. Η βλαισότητα του δακτύλου είναι κατά κανόνα δευτερογενές επακόλουθο της συγγενώς προϋπάρχουσας ραιβότητας του 1ου μεταταρσίου. Στους ενήλικες η ραιβότητα του Μεταταρσίου είναι δευτεροπαθές επακόλουθο της βλαισότητας του μεγάλου δακτύλου.
Θεραπεία
Η θεραπεία θα χωρισθεί σε συντηρητική αντιμετώπιση και σε χειρουργική αντιμετώπιση.
Η συντηρητική αντιμετώπιση ενδείκνυται σε ελαφρές μορφές ΒΜΔ (γωνία Βλαισότητας Μεγάλου Δακτύλου). Ειδικά φαρδιά στο πρόσθιο τμήμα παπούτσια, από μαλακό δέρμα και εύκαμπτη σόλα είναι δυνατόν να ανακουφίσουν από τα συμπτώματα. Σφήνες σιλικόνης μεταξύ 1ου και 2ου δακτύλου και ειδικοί νάρθηκες νυκτός καθυστερούν την επιδείνωση των συμπτωμάτων.

Η χειρουργική αντιμετώπιση ενδείκνυται σε περιπτώσεις με συνεχιζόμενο πόνο, παρά τα όποια συντηρητικά μέσα θεραπείας. Επίσης η ανάγκη για χρήση διαφορετικού μεγέθους υποδήματος, αλλά και η περιοριστική για τον τρόπο ζωής του ασθενούς παραμόρφωση. Το κοσμητικό στοιχείο, αποτελεί σχετική αντένδειξη και πρέπει να υπολογιστεί η σχέση κινδύνου και προσδοκιών. Από τη βιβλιογραφία υπολογίζεται ότι ένας στους τρεις ασθενείς που θα χειρουργηθεί, δεν θα μπορέσει να φορέσει ξανά στενά και ψηλοτάκουνα υποδήματα. Το ίδιο ποσοστό δεν θα καταφέρει να επιστρέψει στις προηγούμενες αθλητικές του δραστηριότητες. Ο στόχος της χειρουργικής αντιμετώπισης πρωτίστως, είναι να προκύψει ένα πόδι ανώδυνο με σχετική ελευθερία στην επιλογή υποδημάτων, ευκίνητη την 1η μεταταρσοφαλαγγική άρθρωση και ελεύθερη βάδιση.
Οι επεμβάσεις διακρίνονται σε επεμβάσεις επί των μαλακών ιστών, σε οστεοτομίες (κεντρικές, περιφερικές κ.λπ.) ή και συνδυασμός αυτών. Οι επεμβάσεις στους μαλακούς ιστούς ενδείκνυται σε ήπιες μορφές ΒΜΔ.
Ανάλογα της γωνία βλαισότητας και της κλινικής εικόνας (πόνος, δυσκαμψία, αρθρίτης κ.α.) ο ιατρός έχει την δυνατότητα να επιλέξει από αρκετές επεμβάσεις οστεοτομίας, με γνώμονα το καλύτερο αποτέλεσμα για τον ασθενή. ‘Όσο επιβαρυμένη είναι η κατάσταση του ασθενή, τόσο μειώνονται οι επιλογές του ιατρού.
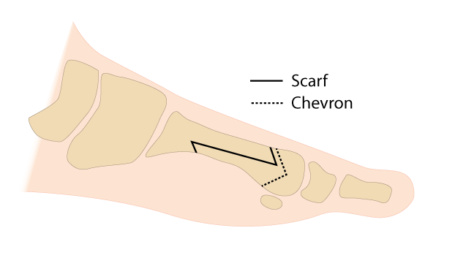
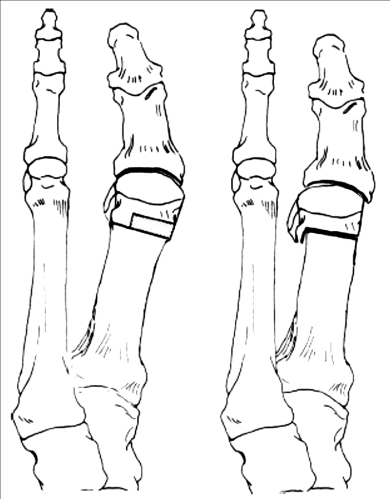
Χειρουργική Επέμβαση
Η επέμβαση γίνεται σε εξοπλισμένο νοσοκομείο. Η διάρκεια της επέμβασης είναι μισή έως 1 ώρα και γίνεται με τοπική αναισθησία. Ο ασθενής εξέρχεται από το νοσοκομείο αμέσως μετά την επέμβαση. Ανάλογα με την επέμβαση που επιλέχθηκε, ο ασθενής φορτίζει το σκέλος άμεσα.