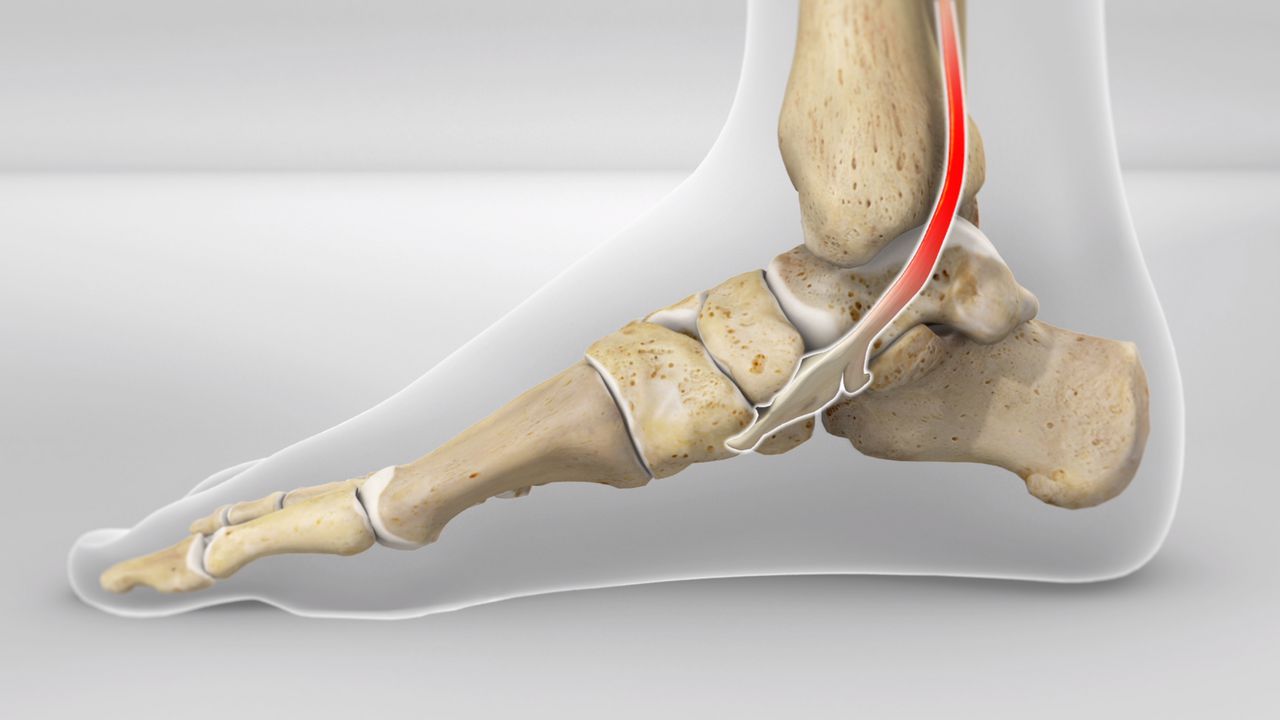
Η προοδευτική παραμόρφωση του ποδιού (PCFD), παλαιότερα γνωστή ως επίκτητη πλατυποδία ενηλίκων (AAF), είναι μια σύνθετη πάθηση του ποδιού και του αστραγάλου που οδηγεί σε ισοπέδωση της καμάρας του ποδιού καθώς και σε άλλες πιο λεπτές (λιγότερο εμφανείς) παραμορφώσεις. Ένα άλλο όνομα αυτής της πάθησης είναι η δυσλειτουργία του οπίσθιου κνημιαίου τένοντα (PTTD).
Η πλατυποδία πιστεύεται συνήθως ότι ξεκινά με δυσλειτουργία του οπίσθιου κνημιαίου τένοντα, μιας σημαντικής δομής για την υποστήριξη της καμάρας του ποδιού. Όταν ο τένοντας φλεγμονή ή σχιστεί, μπορεί να μην είναι σε θέση να παρέχει σταθερότητα και στήριξη στην καμάρα του ποδιού, με αποτέλεσμα την πλατυποδία.
Περιγραφή
Όπως υποδηλώνει το όνομα, η προοδευτική καταρρέουσα παραμόρφωση του ποδιού αντιπροσωπεύει ένα ευρύ φάσμα διαταραχών που μπορεί να ξεκινούν ως μια λεπτή (όχι προφανής) παραμόρφωση με μόνο ήπια συμπτώματα, αλλά μπορεί να εξελιχθεί σε μια πολύ επώδυνη, εξουθενωτική (ανάπηρη) και δυσλειτουργική (κακή λειτουργία) πλατυποδία.
Οι περισσότεροι ασθενείς στα αρχικά στάδια της νόσου μπορούν να αντιμετωπιστούν χωρίς χειρουργική επέμβαση, χρησιμοποιώντας ορθωτικά και νάρθηκες.
Εάν τα ορθωτικά και οι νάρθηκες δεν παρέχουν ανακούφιση, η χειρουργική επέμβαση μπορεί να είναι ένας αποτελεσματικός τρόπος για να βοηθήσει με τον πόνο και να βελτιώσει τη λειτουργία του ποδιού. Οι χειρουργικές επιλογές ποικίλλουν ευρέως ανάλογα με το στάδιο της νόσου και τον βαθμό (ποσότητα) της παραμόρφωσης.
- Η χειρουργική επέμβαση μπορεί να είναι τόσο απλή όσο η αφαίρεση του φλεγμονώδους ιστού ή η αποκατάσταση μιας απλής ρήξης στον τένοντα.
- Ωστόσο, η χειρουργική επέμβαση είναι συνήθως πολύπλοκη (σύνθετη) και οι περισσότεροι ασθενείς θα παρατηρήσουν ακόμα κάποιο περιορισμό στη δραστηριότητα μετά την επέμβαση.
Ανατομία
Υπάρχουν πολλές σημαντικές δομές που συμβάλλουν στο φυσιολογικό τόξο του ποδιού, συμπεριλαμβανομένων των τενόντων (που συνδέουν τους μύες με τα οστά) και των συνδέσμων (που συνδέουν δύο ή περισσότερα οστά μεταξύ τους). Δύο από τις πιο ζωτικές δομές είναι:
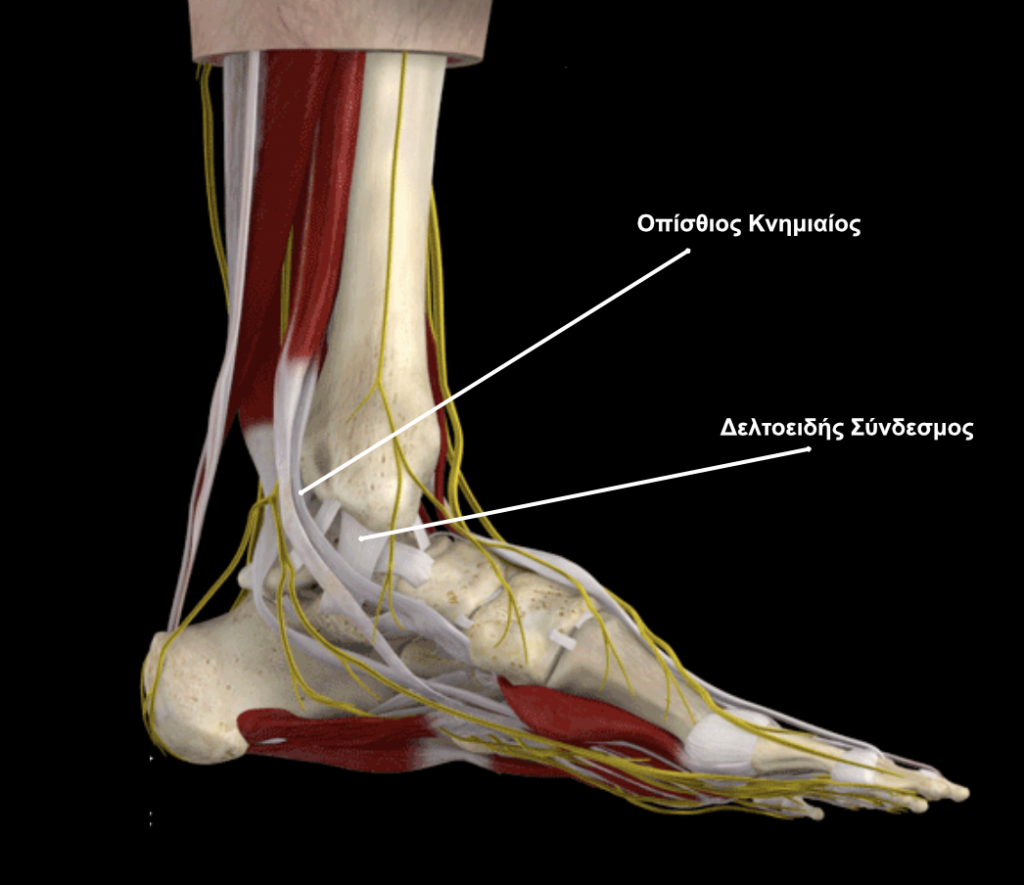
- Ο οπίσθιος κνημιαίος τένοντας (PTT). Ο PTT συνδέει έναν από τους μύες της γάμπας (τον οπίσθιο κνημιαίο μυ) στα οστά στο εσωτερικό τόξο του ποδιού. Μπορεί να μπορείτε να δείτε ή να αισθανθείτε αυτόν τον τένοντα καθώς τρέχει πίσω από το εσωτερικό εξόγκωμα του αστραγάλου σας (τον έσω σφυρό). Η κύρια λειτουργία του τένοντα είναι να κρατά ψηλά την καμάρα και να υποστηρίζει το πόδι κατά το περπάτημα. Σας βοηθά επίσης να σταθείτε στις μύτες των ποδιών σας ή να γυρίσετε το πόδι και τον αστράγαλο προς τα μέσα.
- Ο πελματιαίος πτερνοσκαφοειδής σύνδεσμος συνδέει το οστό της φτέρνας (πτέρνας) με ένα από τα οστά στο εσωτερικό του ποδιού (σκαφοειδές). Είναι ένας πολύ σημαντικός σύνδεσμος για τη στήριξη της καμάρας του ποδιού.
Το αν η φλεγμονή και η δυσλειτουργία αυτών των δομών είναι η αιτία ή το αποτέλεσμα της πλατυποδίας είναι δύσκολο να πούμε. Συνήθως πιστεύεται ότι η δυσλειτουργία του PTT είναι ένα από τα κύρια ζητήματα που συμβάλλει στην ανάπτυξη πλατυποδίας.
Μερικές φορές, υπάρχει τραυματισμός στον πελματιαίο πτερνοσκαφοειδή σύνδεσμο πριν αρχίσει να επιδεινώνεται η λειτουργία PTT. Εάν αυτός ο σύνδεσμος δεν τραυματιστεί πριν από την PCFD (προοδευτική παραμόρφωση ποδιού), συχνά σχίζεται, ή τουλάχιστον διατείνεται, σε μεταγενέστερα στάδια της πλατυποδίας.
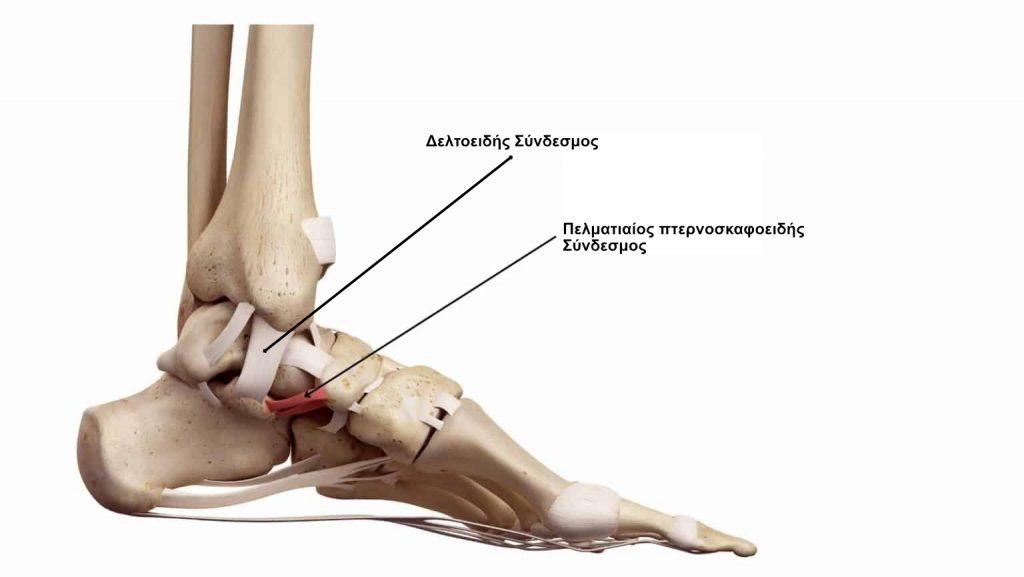
Εκτός από τον πελματιαίο πτερνοσκαφοειδή σύνδεσμο, υπάρχουν και άλλοι μικρότεροι σύνδεσμοι που συνδέουν τα μικρά οστά του εσωτερικού του ποδιού που επίσης βοηθούν στη στήριξη της καμάρας. Ο δελτοειδής σύνδεσμος είναι ένας μεγάλος, ισχυρός σύνδεσμος που συνδέει τον αστράγαλο με το οστό της φτέρνας και τα οστά του εσωτερικού του ποδιού. Καθώς η πλατυποδία εξελίσσεται, αυτός ο σύνδεσμος τεντώνεται και εξασθενεί, οδηγώντας σε επίκτητη παραμόρφωση της πλατυποδίας που περιλαμβάνει τον αστράγαλο.
Αιτία
Υπάρχουν πολλές αιτίες PCFD και η αιτία πιθανότατα δεν είναι η ίδια σε κάθε ασθενή. Αυτά είναι μερικά πιθανά ζητήματα που μπορεί να οδηγήσουν σε PCFD:
- Η αρθρίτιδα του μέσου ποδιού ή οι χαλαροί σύνδεσμοι μπορεί να οδηγήσουν σε αυξημένη πίεση στον οπίσθιο κνημιαίο τένοντα και να προκαλέσουν αργή ρήξη.
- Ένας οξύς τραυματισμός, όπως από πτώση, μπορεί να σχίσει το PTT ή να προκαλέσει φλεγμονή.
- Το PTT μπορεί να σχιστεί λόγω υπερβολικής χρήσης. Για παράδειγμα, τα άτομα που συμμετέχουν σε αθλήματα υψηλής πρόσκρουσης, όπως το μπάσκετ, το τένις ή το ποδόσφαιρο, μπορεί να έχουν ρήξεις του τένοντα από επαναλαμβανόμενη χρήση. Οι μη αθλητές μπορεί να αναπτύξουν παρόμοια προβλήματα στον τένοντα με την πάροδο του χρόνου, ειδικά όσοι φορούν συχνά μη υποστηρικτικά υποδήματα.
- Υπάρχει πιθανόν ένα ισχυρό γενετικό συστατικό στην ανάπτυξη της PCFD.
Ανεξάρτητα από την αρχική αιτία:
- Καθώς ο οπίσθιος κνημιαίος (ΡΤΤ) γίνεται φλεγμονώδης και αδύναμος, είναι λιγότερο ικανός να κρατήσει ψηλά την καμάρα και να στηρίξει το πόδι ενώ περπατά.
- Το τόξο αρχίζει να καταρρέει ή να πέφτει, ασκώντας επιπλέον πίεση στις άλλες δομές που υποστηρίζουν το τόξο, όπως ο σύνδεσμος του ελατηρίου.
- Καθώς και αυτές οι δομές τεντώνονται και εξασθενούν, ο PTT πρέπει να προσπαθήσει να εργαστεί ακόμη πιο σκληρά για να στηρίξει το τόξο, ξεκινώντας έναν φαύλο κύκλο.
- Τελικά ο τένοντας και οι σύνδεσμοι μπορεί να σχιστούν εντελώς. Χωρίς την υποστήριξη των τενόντων και των συνδέσμων, τα οστά μπορούν να μετατοπιστούν σημαντικά, προκαλώντας πόνο από πρόσκρουση (το οστό ασκεί πίεση σε άλλη δομή, όπως ένα άλλο οστό) και αρθρίτιδα .
Η δυσλειτουργία του οπίσθιου κνημιαίου τένοντα και η πλατυποδία είναι πιο συχνές σε γυναίκες και σε άτομα ηλικίας άνω των 40 ετών. Επιπρόσθετοι παράγοντες κινδύνου περιλαμβάνουν την παχυσαρκία, τον διαβήτη και την υπέρταση.
Συμπτώματα
- Πόνος στην καμάρα ή κατά μήκος του εσωτερικού του ποδιού και του αστραγάλου, όπου βρίσκεται ο PTT. Μπορεί επίσης να υπάρχει πρήξιμο κατά μήκος του τένοντα εάν έχει φλεγμονή ή σχιστεί. Μπορεί να αισθανθείτε πόνο πριν δείτε οποιαδήποτε παραμόρφωση.
- Πόνος και αδυναμία σε δραστηριότητες. Μερικοί άνθρωποι θα έχουν πρόβλημα να περπατήσουν ή να σταθούν για μεγάλο χρονικό διάστημα. Δραστηριότητες υψηλής έντασης ή μεγάλης πρόσκρουσης, όπως το τρέξιμο, μπορεί να είναι πολύ δύσκολες. Ο πόνος μπορεί επίσης να είναι χειρότερος όταν φοράτε υποδήματα που δεν υποστηρίζουν. Εκτός από τον πόνο, μπορεί να παρατηρήσετε αδυναμία όταν προσπαθείτε να «σπρώξετε» ή να σταθείτε στα δάχτυλα των ποδιών σας.
- Πόνος στο εξωτερικό του αστραγάλου. Καθώς η κατάρρευση του τόξου επιδεινώνεται, το οστό της φτέρνας μπορεί να μετατοπιστεί προς τα έξω σε σχέση με τον αστράγαλο. Εάν η μετατόπιση είναι αρκετά σοβαρή, το οστό της φτέρνας μπορεί να ασκήσει πίεση στο εξωτερικό οστό του αστραγάλου (αυτό ονομάζεται “πρόσκρουση”).

Η πιο κοινή εντόπιση του πόνου είναι κατά μήκος της πορείας του οπίσθιου κνημιαίου τένοντα, ο οποίος ταξιδεύει κατά μήκος της πλάτης της κνήμης και στο εσωτερικό του ποδιού και του αστραγάλου.
Εξέταση γιατρού
Ιατρικό Ιστορικό και Φυσική Εξέταση
Ο γιατρός σας θα πάρει ένα πλήρες ιατρικό ιστορικό και θα ρωτήσει για τα συμπτώματά σας.
Κατά τη διάρκεια της εξέτασης του ποδιού και του αστραγάλου, ο γιατρός θα ελέγξει εάν υπάρχουν αυτά τα σημάδια:
- Οίδημα και πόνος κατά μήκος του οπίσθιου κνημιαίου τένοντα . Το πρήξιμο και ο πόνος εντοπίζονται συνήθως ακριβώς πίσω και κάτω από το εσωτερικό εξόγκωμα του αστραγάλου. Η ίδια η καμάρα μπορεί επίσης να είναι επώδυνη.
- Αλλαγές στο σχήμα του ποδιού. Το πόδι πρέπει να εξετάζεται με τον ασθενή όρθιο. Ένα επίπεδο τόξο είναι συνήθως η πιο πρώιμη και πιο εμφανής παραμόρφωση. Άλλες κοινές παραμορφώσεις που αναπτύσσονται καθώς εξελίσσεται η πάθηση περιλαμβάνουν την ολίσθηση της φτέρνας προς τα έξω από κάτω από τον αστράγαλο και τα δάχτυλα των ποδιών που στρέφονται προς τα έξω σε σχέση με το πόδι και τον αστράγαλο. Αυτές οι αλλαγές μπορούν να φανούν όταν κοιτάμε τη φτέρνα πίσω από τον ασθενή. Σε ένα κανονικό πόδι, η φτέρνα είναι ευθεία κάτω από τη γάμπα και φαίνονται μόνο το τέταρτο και το πέμπτο δάχτυλο. Σε μια παραμόρφωση της πλατυποδίας, η φτέρνα μπορεί να κλίση προς τα έξω σε σχέση με τη γάμπα και τον αστράγαλο, και μπορούν να φανούν περισσότερα δάχτυλα των ποδιών (το σημάδι «πάρα πολλά δάχτυλα»).

- Δυσκολία με το τεστ «ανύψωση φτέρνας με ένα άκρο». Το να μπορείς να σταθείς στο ένα πόδι και να ανέβεις στις «άκρες των ποδιών» απαιτεί έναν υγιή οπίσθιο κνημιαίο τένοντα. Όταν ένας ασθενής δεν μπορεί να σταθεί στο ένα πόδι και να σηκώσει τη φτέρνα, υποδηλώνει πρόβλημα στον οπίσθιο κνημιαίο τένοντα.

- Περιορισμένη ευελιξία. Ο γιατρός μπορεί να προσπαθήσει να μετακινήσει το πόδι από πλευρά σε πλευρά. Το σχέδιο θεραπείας για τις ρήξεις του οπίσθιου κνημιαίου τένοντα ποικίλλει ανάλογα με την ευκαμψία του ποδιού. Εάν δεν υπάρχει κίνηση ή εάν είναι περιορισμένη, θα χρειαστεί να υπάρξει διαφορετική θεραπεία από αυτή με ένα εύκαμπτο πόδι.
- Το εύρος κίνησης του αστραγάλου επηρεάζεται. Η ανοδική κίνηση του αστραγάλου (ραχιαία κάμψη) μπορεί να περιοριστεί στην πλατυποδία. Η περιορισμένη κίνηση συνδέεται με το σφίξιμο των μυών της γάμπας.
Απεικόνιση τεστ
Άλλες εξετάσεις που μπορεί να βοηθήσουν τον γιατρό σας να επιβεβαιώσει τη διάγνωσή σας περιλαμβάνουν:
Ακτινογραφίες. Οι ακτίνες Χ παρέχουν λεπτομερείς εικόνες πυκνών δομών, όπως τα οστά. Είναι χρήσιμα για την ανίχνευση της αρθρίτιδας και άλλων αλλαγών στην ευθυγράμμιση των οστών που μπορεί να συμβάλλουν στον πόνο και τις παραμορφώσεις. Οι περισσότερες από τις παραμορφώσεις που υπάρχουν στην πλατυποδία μπορούν να φανούν σε απλές ακτινογραφίες, αρκεί να λαμβάνονται με τον ασθενή όρθιο (ακτινογραφίες που φέρουν βάρος). Εάν απαιτείται χειρουργική επέμβαση, οι ακτινογραφίες βοηθούν τον γιατρό να κάνει μετρήσεις για να προσδιορίσει ποια χειρουργική επέμβαση θα ήταν πιο χρήσιμη.

Αξονική τομογραφία (CT Scan). Οι αξονικές τομογραφίες είναι σαν τις τρισδιάστατες ακτινογραφίες και επομένως δίνουν στον γιατρό μια ακόμη πιο λεπτομερή ματιά στα οστά. Ο χειρουργός μπορεί να την χρησιμοποιήσει για να αναζητήσει λεπτές αλλαγές που μπορεί να μην είναι εμφανείς στις ακτινογραφίες, υποδεικνύοντας έτσι ποιες παραμορφώσεις και αρθριτικές αρθρώσεις πρέπει να διορθωθούν στη χειρουργική επέμβαση. Στην ιδανική περίπτωση, αυτές οι σαρώσεις γίνονται με τον ασθενή όρθιο για να αξιολογηθεί η εμφάνιση των οστών όταν το πόδι υποστηρίζει το βάρος του ασθενούς (αξονική τομογραφία βάρους). Ωστόσο, αυτό απαιτεί εξειδικευμένο εξοπλισμό που δεν είναι παγκοσμίως διαθέσιμος.
Απεικόνιση μαγνητικού συντονισμού (MRI). Οι μαγνητικές τομογραφίες δημιουργούν καλύτερες εικόνες μαλακών ιστών (όπως τένοντες και συνδέσμους) από ό,τι οι ακτινογραφίες ή οι αξονικές τομογραφίες. Ο γιατρός σας μπορεί να ζητήσει μαγνητική τομογραφία για να αναζητήσει φλεγμονή ή ρήξη αυτών των δομών ή να αναζητήσει άλλες πιθανές πηγές των συμπτωμάτων του ασθενούς όταν η διάγνωση είναι αμφίβολη.
Υπέρηχος. Ένας υπέρηχος χρησιμοποιεί ηχητικά κύματα υψηλής συχνότητας που αντηχούν από δομές μέσα στο σώμα για να δημιουργήσουν μια εικόνα των οστών και του ιστού. Μπορεί να παραγγελθεί υπερηχογράφημα για να δείξει τον οπίσθιο κνημιαίο τένοντα, αλλά συνήθως δεν χρειάζεται για τη διάγνωση της πλατυποδίας.
Μη Χειρουργική Θεραπεία
Τα συμπτώματα θα ανακουφιστούν στους περισσότερους ασθενείς με κατάλληλη μη χειρουργική θεραπεία. Ο πόνος μπορεί να διαρκέσει περισσότερο από 3 μήνες ακόμη και με έγκαιρη θεραπεία. Για ασθενείς που έχουν πόνο για πολλούς μήνες, δεν είναι ασυνήθιστο ο πόνος να διαρκέσει άλλους 6 μήνες μετά την έναρξη της θεραπείας.
Αποθεραπεία
Η μείωση ή ακόμα και η διακοπή των δραστηριοτήτων που επιδεινώνουν τον πόνο είναι το πρώτο βήμα. Η μετάβαση σε άσκηση χαμηλής έντασης είναι χρήσιμη. Η ποδηλασία, τα ελλειπτικά μηχανήματα ή η κολύμβηση δεν ασκούν μεγάλο φορτίο κρούσης στο πόδι και είναι γενικά ανεκτά από τους περισσότερους ασθενείς. Η απώλεια βάρους είναι επίσης ένας πολύ αποτελεσματικός τρόπος για να αφαιρέσετε το άγχος από το τόξο και τις δομές στήριξης του.
Πάγος
Εφαρμόστε κρύες συσκευασίες στην πιο επώδυνη περιοχή του οπίσθιου κνημιαίου τένοντα για 20 λεπτά τη φορά, 3 ή 4 φορές την ημέρα για να μειώσετε το πρήξιμο. Μην εφαρμόζετε πάγο απευθείας στο δέρμα. Η τοποθέτηση πάγου πάνω από τον τένοντα αμέσως μετά την ολοκλήρωση μιας άσκησης βοηθά στη μείωση της φλεγμονής γύρω από τον τένοντα.
Μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ)
Τα αντιφλεγμονώδη φάρμακα , όπως η ιβουπροφαίνη ή η ναπροξένη, μειώνουν τον πόνο και τη φλεγμονή. Τα ΜΣΑΦ διατίθενται χωρίς ιατρική συνταγή ή ο γιατρός σας μπορεί να σας δώσει μια ημερήσια συνταγή (για παράδειγμα, μελοξικάμη). Τα τοπικά αντιφλεγμονώδη φάρμακα μπορεί επίσης να είναι ευεργετικά.
Αυτά τα φάρμακα μπορεί να είναι πολύ αποτελεσματικά στη μείωση της φλεγμονής και του πόνου στον τένοντα ή τις αρθριτικές αρθρώσεις, αλλά δεν αντιμετωπίζουν την υποκείμενη πάθηση και δεν αλλάζουν το σχήμα του ποδιού. Φροντίστε να μιλήσετε με το γιατρό σας σχετικά με τις παρενέργειες αυτών των φαρμάκων προτού αρχίσετε να τα παίρνετε, ειδικά εάν έχετε προβλήματα με την καρδιά, τα νεφρά ή το στομάχι.
Ορθωτικά
Το ορθωτικό είναι ένα ένθετο παπουτσιού που έχει σχεδιαστεί για να υποστηρίζει και να τοποθετεί βέλτιστα το πόδι για πιο άνετο περπάτημα. Είναι η πιο κοινή μη χειρουργική θεραπεία για την πλατυποδία.
- Ένα ορθωτικό χωρίς ιατρική συνταγή μπορεί να είναι αρκετό για ασθενείς με ήπια αλλαγή στο σχήμα του ποδιού. Υπάρχουν πολλά διαφορετικά ορθωτικά στην αγορά που στοχεύουν στη στήριξη της καμάρας και στην ανακούφιση από τον πόνο από την πλατυποδία. Ρωτήστε το γιατρό σας εάν σας συστήσει ένα συγκεκριμένο ορθωτικό χωρίς ιατρική συνταγή για το πόδι σας.
- Ένα προσαρμοσμένο ορθωτικό μπορεί να απαιτηθεί εάν έχετε μέτριες έως σοβαρές αλλαγές στο σχήμα του ποδιού. Το προσαρμοσμένο ορθωτικό είναι πιο δαπανηρό, αλλά επιτρέπει στον γιατρό να ελέγχει καλύτερα τη θέση του ποδιού σας.
Νάρθηκες
- Ένας απλός νάρθηκας με κορδόνια μπορεί να βοηθήσει στην ήπια έως μέτρια πλατυποδία. Ο νάρθηκας μπορεί να στηρίξει τις αρθρώσεις του αστραγάλου και του πίσω μέρους του ποδιού, αφαιρώντας έτσι την ένταση από τον τένοντα.
- Μπορεί να χρειαστούν περισσότεροι νάρθηκες βαρέως τύπου (Arizona brace, Richie brace) σε σοβαρή πλατυποδία που είναι δύσκαμπτη ή αρθριτική. Αυτοί οι νάρθηκες μπορούν να προσαρμοστούν και μερικές φορές να βοηθούν ασθενείς με προχωρημένες παραμορφώσεις να αποφύγουν τη χειρουργική επέμβαση.
Ακινητοποίηση
Ένα κοντό γύψο ή μπότα για περπάτημα μπορεί να χρησιμοποιηθεί για 6 έως 8 εβδομάδες. Αυτό επιτρέπει στον τένοντα να ξεκουραστεί και το πρήξιμο να μειωθεί. Ωστόσο, ο γύψος προκαλεί την ατροφία των άλλων μυών του ποδιού (μείωση της δύναμης) και έτσι χρησιμοποιείται μόνο εάν καμία άλλη συντηρητική (μη χειρουργική) θεραπεία δεν έχει αποτέλεσμα.
Ο γιατρός σας μπορεί να συστήσει μια περίοδο ακινητοποίησης σε μια μπότα ή γύψο ακολουθούμενη από τη χρήση ενός νάρθηκα μόλις υποχωρήσει ο αρχικός πόνος και το πρήξιμο.
Φυσικοθεραπεία
Η φυσικοθεραπεία που ενισχύει τον τένοντα μπορεί να βοηθήσει ασθενείς με ήπια νόσο του οπίσθιου κνημιαίου τένοντα. Το τέντωμα της γάμπας και του αχίλλειου τένοντα για τη βελτίωση του σφικτού αστραγάλου είναι επίσης σημαντικό συστατικό οποιουδήποτε προγράμματος θεραπείας για πλατυποδία.
Ένεση στεροειδών
Η κορτιζόνη είναι ένα πολύ ισχυρό αντιφλεγμονώδες φάρμακο που ο γιατρός σας μπορεί να εξετάσει το ενδεχόμενο να ενέσει σε επώδυνες περιοχές.
Αν και χρησιμοποιείται πολύ συχνά για την αρθρίτιδα σε πολλές αρθρώσεις του σώματος, μια έγχυση κορτιζόνης στον οπίσθιο κνημιαίο τένοντα δεν γίνεται κανονικά επειδή ενέχει κίνδυνο ρήξης τένοντα. Συζητήστε αυτόν τον κίνδυνο με το γιατρό σας πριν κάνετε μια ένεση.
Χειρουργική Θεραπεία
Θα πρέπει να εξεταστεί το ενδεχόμενο χειρουργικής επέμβασης εάν ο πόνος δεν βελτιωθεί μετά από αρκετούς μήνες κατάλληλης θεραπείας. Το είδος της επέμβασης εξαρτάται από:
- Η σοβαρότητα της παραμόρφωσης (πόσο κακή είναι)
- Είτε υπάρχει αρθρίτιδα
- Πόσο εύκαμπτο είναι το πόδι
Η χειρουργική αποκατάσταση μπορεί να είναι εξαιρετικά περίπλοκη. Ακολουθεί μια λίστα με τις λειτουργίες που χρησιμοποιούνται συνήθως, αλλά δεν είναι πλήρης. Συχνά απαιτείται συνδυασμός αυτών των διαδικασιών για την αντιμετώπιση κάθε στοιχείου (τμήματος) του PCFD.
Καθαρισμός του οπίσθιου κνημιαίου τένοντα
Αυτή η χειρουργική επέμβαση χρησιμοποιείται όταν υπάρχει πολύ ήπια ασθένεια – που σημαίνει ότι υπάρχει πόνος και πρήξιμο πάνω από τον τένοντα, αλλά το σχήμα του ποδιού δεν έχει αλλάξει σημαντικά.
Κατά τη διάρκεια της διαδικασίας, ο χειρουργός θα καθαρίσει και θα αφαιρέσει τον φλεγμονώδη ιστό (αρθρικό υμένα) γύρω από τον τένοντα. Μπορούν επίσης να επιδιορθώσουν μικρές ρήξεις στον τένοντα, αν χρειαστεί.
Ο καθαρισμός μπορεί να γίνει μόνος του ή συμπληρωματικά με άλλες επεμβάσεις. Ο κύριος κίνδυνος αυτής της χειρουργικής επέμβασης είναι ότι ο τένοντας μπορεί να συνεχίσει να εκφυλίζεται (να επιδεινώνεται ή να επιδεινώνεται) και ο πόνος να επανέλθει.
Γαστροκνήμιος ύφεση ή επιμήκυνση του Αχίλλειου τένοντα
Αυτές οι επεμβάσεις στοχεύουν στην επιμήκυνση του μυός της γάμπας (γαστροκνήμιο) ή του αχίλλειου τένοντα και επομένως είναι χρήσιμες σε ασθενείς που έχουν σφίξιμο και περιορισμένη ικανότητα κάμψης του αστραγάλου προς τα πάνω. Μπορούν να βοηθήσουν στην πρόληψη της επιστροφής της πλατυποδίας, αλλά μπορεί να δημιουργήσουν κάποια αδυναμία με το σπρώξιμο και το ανέβασμα σκαλοπατιών.
Οι χειρουργικές επεμβάσεις γίνονται συνήθως μέσω μιας μικρής τομής στο πίσω μέρος της γάμπας. Τα ποσοστά επιπλοκών είναι χαμηλά, αλλά μπορεί να περιλαμβάνουν νευρική βλάβη και μυϊκή αδυναμία. Αυτές οι χειρουργικές επεμβάσεις εκτελούνται συχνά μαζί με άλλες τεχνικές για τη θεραπεία της πλατυποδίας.
Μεταφορά τενόντων
Οι μεταφορές τενόντων μπορούν να γίνουν σε εύκαμπτη πλατυποδία για να αναδημιουργηθεί η λειτουργία του κατεστραμμένου οπίσθιου κνημιαίου τένοντα. Σε αυτή τη διαδικασία:
- Ο άρρωστος τένοντας αφαιρείται και αντικαθίσταται με άλλον τένοντα από το πόδι. ή
- Εάν η ασθένεια δεν είναι πολύ σημαντική στον οπίσθιο κνημιαίο τένοντα, ο μεταφερόμενος τένοντας συνδέεται με το διατηρημένο (δεν έχει αφαιρεθεί) PTT
Ο πιο συχνά χρησιμοποιούμενος τένοντας για αυτή τη διαδικασία μεταφοράς είναι ο τένοντας που λυγίζει τα μικρά δάχτυλα των ποδιών προς τα κάτω, που ονομάζεται μακρός καμπτήρας των δακτύλων (FDL). Μπορεί επίσης να χρησιμοποιηθεί ο τένοντας που λυγίζει το μεγάλο δάκτυλο του ποδιού προς τα κάτω (flexor hallucis longus, ή FHL). Μετά τη μεταφορά, τα δάχτυλα των ποδιών θα εξακολουθούν να μπορούν να κινούνται και οι περισσότεροι ασθενείς δεν θα παρατηρήσουν αλλαγή στον τρόπο που περπατούν.
Αν και ο μεταφερόμενος τένοντας μπορεί να υποκαταστήσει τον οπίσθιο κνημιαίο τένοντα, το πόδι εξακολουθεί να μην είναι φυσιολογικό. Στις περισσότερες περιπτώσεις, θα χρειαστείτε πρόσθετες επεμβάσεις για να διορθώσετε το σχήμα του ποδιού (δείτε παρακάτω), γιατί εάν δεν διορθωθεί το σχήμα του ποδιού, ο τένοντας θα συνεχίσει να καταπονείται και είναι πιθανό να ξανασχιστεί κάποια στιγμή.
Επισκευή συνδέσμων
Οι σύνδεσμοι που στηρίζουν τα οστά του τόξου είναι συχνά σχισμένοι, ή τουλάχιστον τεντωμένοι και εξασθενημένοι. Εάν η καμάρα είναι εύκαμπτη, ο χειρουργός μπορεί να επιλέξει να επιδιορθώσει αυτούς τους συνδέσμους (ειδικά τον πελματιαίο πτερνοσκαφοειδή σύνδεσμο ως μέρος της χειρουργικής σας πλατυποδίας.
- Εάν ο σύνδεσμος εξακολουθεί να είναι ως επί το πλείστον υγιής, ο χειρουργός μπορεί να κάνει την επισκευή χρησιμοποιώντας μόνο τον φυσικό ιστό συνδέσμων.
- Ωστόσο, στις περισσότερες περιπτώσεις, ο χειρουργός θα πρέπει να χρησιμοποιήσει υποστηρικτικά υλικά για να βοηθήσει στην εκ νέου δημιουργία του συνδέσμου, όπως ισχυρά ράμματα.
Όπως και με τις διαδικασίες μεταφοράς τένοντα, ο σύνδεσμος θα συνεχίσει να τεντώνεται και να σχίζεται με την πάροδο του χρόνου, εάν το σχήμα του ποδιού δεν διορθωθεί, έτσι η αποκατάσταση συνδέσμων είναι συνήθως μόνο ένα μέρος μιας μεγαλύτερης χειρουργικής πλατυποδίας.
Οστεοτομία (Κοπή και μετατόπιση οστών)
Μια οστεοτομία μπορεί να αλλάξει το σχήμα μιας εύκαμπτης πλατυποδίας για να αναδημιουργήσει ένα πιο «φυσιολογικό» σχήμα τόξου. Η διόρθωση του σχήματος του ποδιού είναι σημαντική για την απομάκρυνση της πίεσης του PTT, του πελματιαίου πτερνοσκαφοειδή συνδέσμου και άλλων δομών στήριξης της καμάρας.
- Μια πολύ συχνά εκτελούμενη οστεοτομία για την πλατυποδία περιλαμβάνει την κοπή του οστού της φτέρνας (πτέρνας) και τη μετακίνηση του από την εξωτερική του θέση πίσω κάτω από το κέντρο του αστραγάλου.
- Ένας άλλος τύπος οστεοτομίας της πτέρνας περιλαμβάνει την επιμήκυνση του εξωτερικού τμήματος της πτέρνας για να βοηθήσει στην ώθηση των δακτύλων πίσω στο κέντρο (αυτό διορθώνει την παραμόρφωση των «πάρα πολλών δακτύλων»).
- Άλλες οστεοτομίες του ποδιού ή των δακτύλων μπορεί επίσης να απαιτηθούν για την αποκατάσταση του σχήματος της ίδιας της καμάρας.
Ορισμένες οστεοτομίες απαιτούν τη χρήση οστικού μοσχεύματος για να γεμίσουν τα κενά και να βοηθήσουν τα οστά να επουλωθούν. Οι βίδες ή οι πλάκες συγκρατούν τα κομμένα οστά σε σημεία ενώ επουλώνονται.

Αρθρόδεση
Μερικές φορές η πλατυποδία είναι δύσκαμπτη ή υπάρχει επίσης αρθρίτιδα σε βασικές αρθρώσεις του ποδιού. Σε αυτές τις περιπτώσεις, το πόδι δεν θα είναι αρκετά εύκαμπτο για να αντιμετωπιστεί επιτυχώς με κοψίματα οστών και μεταφορές τενόντων.
Η αρθρόδεση μιας άρθρωσης ή των αρθρώσεων μπορεί να χρησιμοποιηθεί για την ευθυγράμμιση του ποδιού και την αφαίρεση της αρθρίτιδας.
- Η αρθρόδεση περιλαμβάνει την αφαίρεση οποιουδήποτε χόνδρου στην άρθρωση και τη στερέωση των οστών μεταξύ τους σε μια διορθωμένη θέση.
- Με την πάροδο του χρόνου, τα δύο οστά επουλώνονται μαζί και γίνονται ένα μεγάλο οστό χωρίς άρθρωση, γεγονός που εξαλείφει τον πόνο στις αρθρώσεις (αρθρίτιδα).
- Οι βίδες ή οι πλάκες συγκρατούν τα οστά σε σημεία ενώ επουλώνονται.
Μια άκαμπτη πλατυποδία μπορεί να απαιτεί το οστό της φτέρνας να ευθυγραμμιστεί εκ νέου και να συγκολληθεί κάτω από το οστό του αστραγάλου. Για να διορθωθεί το σχήμα της ίδιας της καμάρας, τα οστά του εσωτερικού τμήματος του ποδιού μπορεί επίσης να χρειαστεί να συγχωνευθούν.
Αν και η αρθρόδεση δύο οστών εξαλείφει την κίνηση μεταξύ τους, οι ασθενείς που συνήθως χρειάζονται αυτή τη χειρουργική επέμβαση έχουν ήδη μια άκαμπτη παραμόρφωση με ελάχιστη έως καθόλου κίνηση στις συγκεκριμένες αρθρώσεις. Θα πρέπει να δουν βελτίωση στον τρόπο που περπατούν καθώς και μείωση του πόνου. Συγκεκριμένα, ο πόνος που μπορεί να εμφανίσουν στο εξωτερικό της άρθρωσης του αστραγάλου θα πρέπει να μειωθεί λόγω της εξάλειψης της αρθρίτιδας και της πρόσκρουσης μεταξύ φτέρνας και αστραγάλου. Η άνω και κάτω κίνηση του αστραγάλου δεν επηρεάζεται πολύ.
Με οποιαδήποτε αρθρόδεση, το σώμα μπορεί να αποτύχει να θεραπεύσει τα οστά μαζί. Αυτό ονομάζεται ψευδάρθρωση και μπορεί να απαιτεί άλλη λειτουργία.
Χειρουργική ποδοκνημικής για πλατυποδία
Σε σοβαρές περιπτώσεις πλατυποδίας, η παραμόρφωση μπορεί να προχωρήσει (να μετακινηθεί προς τα πάνω) στην άρθρωση του αστραγάλου, καθιστώντας την άρθρωση ασταθή ή ακόμα και αρθριτική.
- Εάν η άρθρωση του αστραγάλου είναι απλά ασταθής αλλά όχι αρθριτική, ο χειρουργός μπορεί να επιλέξει να επιδιορθώσει τον εσωτερικό σύνδεσμο του αστραγάλου (δελτοειδής σύνδεσμος).
- Εάν ο αστράγαλος είναι αρθριτικός ή δύσκαμπτος, μπορεί να χρειαστείτε μια μεγαλύτερη επέμβαση, όπως αντικατάσταση αστραγάλου ή αρθρόδεση αστραγάλου, για να διορθώσετε την παραμόρφωση και να ανακουφίσετε τον πόνο.

Επιπλοκές
- Το πιο συνηθισμένο παράπονο είναι ότι ο πόνος δεν ανακουφίζεται πλήρως. Οι ασθενείς μπορεί επίσης να είναι δυσαρεστημένοι με το σχήμα του ποδιού τους μετά τη χειρουργική επέμβαση, πιστεύοντας ότι το πόδι έπρεπε να φαινόταν εντελώς «φυσιολογικό» και πάλι. Ωστόσο, είναι σημαντικό να έχετε κατά νου ότι συχνά ο κύριος στόχος της χειρουργικής επέμβασης είναι να αποτρέψει την επιδείνωση της παραμόρφωσης και του πόνου. Μπορεί να μην είναι ρεαλιστικό να περιμένουμε ότι ο πόνος θα εξαφανιστεί και το πόδι θα φαίνεται «φυσιολογικό». Μιλήστε με τον χειρουργό σας πριν από τη διαδικασία σας για το τι μπορείτε να περιμένετε μετά την επέμβαση.
- Η ψευδάρθρωση (αποτυχία του σώματος να επουλώσει τα οστά μαζί) μπορεί να είναι μια επιπλοκή τόσο με τις οστεοτομίες όσο και με τις αρθροδέσεις και μπορεί να απαιτήσει επαναλαμβανόμενη χειρουργική επέμβαση για να θεραπεύσουν τα οστά.
- Η μόλυνση του τραύματος είναι μια άλλη πιθανή επιπλοκή.
Οι διαβητικοί και οι καπνιστές διατρέχουν αυξημένο κίνδυνο για τις περισσότερες από αυτές τις επιπλοκές.
Χειρουργικό αποτέλεσμα
Οι περισσότεροι ασθενείς έχουν καλά αποτελέσματα από τη χειρουργική επέμβαση. Οι κύριοι παράγοντες που καθορίζουν το αποτέλεσμα της χειρουργικής επέμβασης είναι η ποσότητα της κίνησης που είναι δυνατή πριν από την επέμβαση και η σοβαρότητα της πλατυποδίας. Όσο πιο σοβαρό είναι το πρόβλημα, τόσο μεγαλύτερος είναι ο χρόνος ανάρρωσης και τόσο λιγότερες είναι οι πιθανότητες να επιστρέψει ο ασθενής στον αθλητισμό. Στους περισσότερους ασθενείς, χρειάζονται 6 μήνες ή περισσότερο πριν ολοκληρωθεί η επούλωση και υπάρχει μεγάλη βελτίωση στον πόνο.
Αυτοί είναι μερικοί τρόποι με τους οποίους μπορείτε να εξασφαλίσετε καλά αποτελέσματα από τη χειρουργική επέμβαση:
- Ακολουθήστε τις οδηγίες του χειρουργού μετά την επέμβαση (το πιο σημαντικό, μην περπατάτε στο πόδι μέχρι να πει ο γιατρός ότι είναι εντάξει να το κάνετε).
- Απομακρύνετε το υπερβολικό στρεσάρισμα στο πόδι (χάστε βάρος, αποφύγετε δραστηριότητες με μεγάλη ένταση).
- Φορέστε υποστηρικτικά υποδήματα.
- Μειώστε τυχόν παράγοντες κινδύνου για επιπλοκές (π.χ. κόψτε το κάπνισμα, διατηρήστε τον διαβήτη υπό έλεγχο).